依據衛生福利部國民健康署癌症登記資料顯示,大腸癌發生人數已連續15年位居十大癌症第1位,109年大腸癌新診斷個案有1萬6,829人,等於每31分14秒就有1人被診斷為大腸癌[i]。台大公衛學院教授陳秀熙率領團隊於《健康智慧生活圈》直播節目探討精準防治議題,每2年1次大腸癌篩檢可降低40%大腸癌死亡率,若再善加利用「個人化黃金便利指數」(糞便潛血濃度),可達到精準篩檢預防大腸癌的效益。
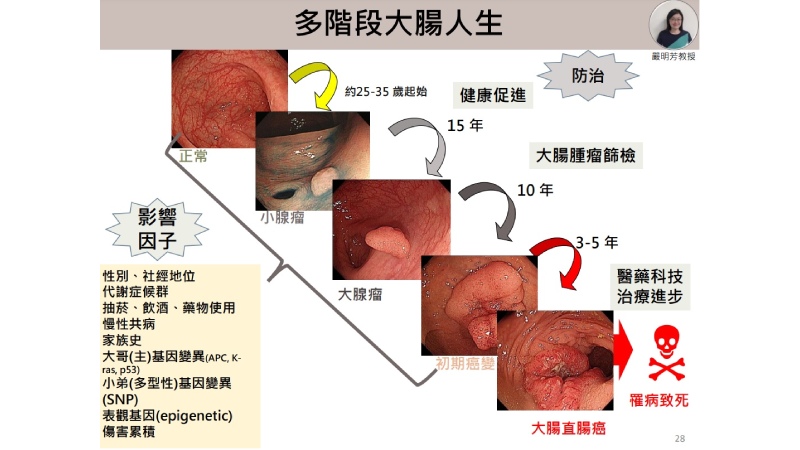
罹患大腸癌影響因素
- 性別
- 社經地位
- 代謝症候群
- 抽菸
- 飲酒
- 使用藥物
- 慢性共病
- 家族史
- 基因變異
▲多階段大腸人生。(圖/台大公衛團隊提供)
智慧精準 大腸直腸癌風險分級
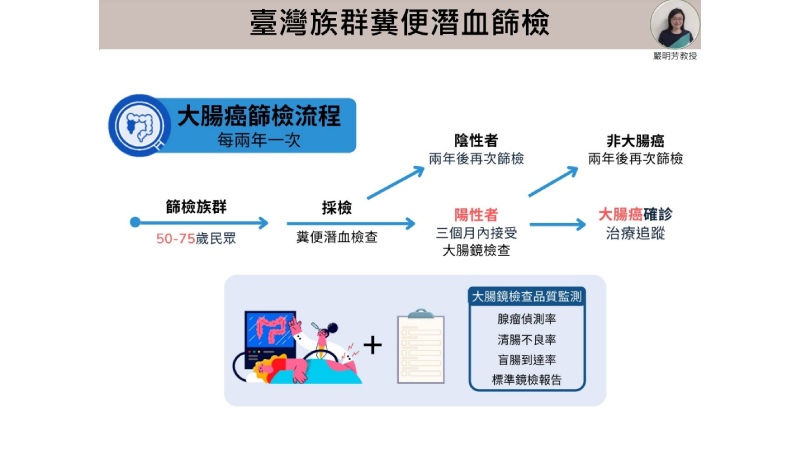
台北醫學大學口腔衛生學系教授嚴明芳表示,大腸直腸癌具有「三多」特色,包括慢性病多階段歷程「多相病程」,以及不同原因導致各階段疾病的「多因精準」,以及個人客製化治療的「多元介入」。目前研究瞭解,大腸癌從正常細胞經過腺瘤過程轉為癌細胞,是一個多階段的過程,因此能否藉由阻斷疾病進程來預防癌症,至關重要。除了健康促進之外,還可以透過大腸腫瘤篩檢降低罹癌風險。
台灣目前對50歲至75歲民眾提供2年1次的大腸癌篩檢服務,透過檢測糞便中是否帶有血紅素來判斷是否可能具有大腸病變;若是篩檢後得到陽性結果,建議至醫院接受大腸鏡檢查進一步確診是否大腸有不正常病變。若是介於50歲至75歲民眾,而且還沒接受過大腸癌篩檢服務,十分建議民眾每2年接受1次大腸癌篩檢服務。
個人化黃金便利指數(糞便潛血濃度)是關鍵
國健署自2004年開始推動大腸癌篩檢服務,實證顯示每2年1次大腸癌篩檢可降低40%大腸癌死亡率。義大利與美國北加州亦都有相應實證結果。而台灣透過大腸癌篩檢服務數據分析,證實「糞便潛血濃度」高低與後續大腸直腸癌死亡率或全死因死亡率相關,糞便潛血濃度越高,大腸癌發生率及死亡率越高,顯示糞便潛血濃度在健康中扮演黃金標準角色。(Levin et al., 2018; Chiu et al., 2021)
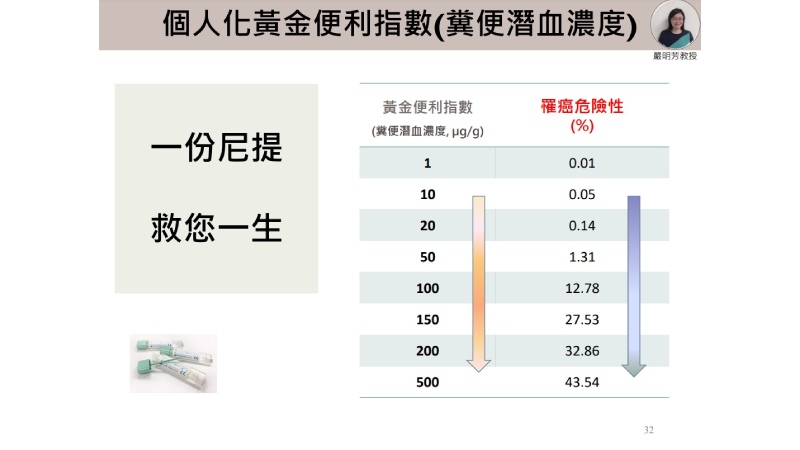
▲糞便潛血檢查濃度越高,罹癌風險也越高。(圖/台大公衛團隊提供)
過去3年COVID-19疫情期間,醫療量能緊縮導致民眾延後治療時機,若能利用黃金標準指數建立優先轉介策略,在疫情嚴重時以糞便潛血濃度高的民眾優先進行大腸鏡檢查,便能在有限資源內達到更高預防大腸癌效益(Chen et al., 2013)。
台大醫院肝膽腸胃科醫師邱瀚模在2022年時疫情期間,發現將近1萬名篩檢結果為陽性的民眾,沒有接受轉介大腸鏡檢查,此後果可能有350多名癌症病人因擔心疫情而不敢至醫院接受確診與治療,若能先針對糞便潛血濃度高個案優先進行大腸鏡檢查,至少有238名癌症個案可及早接受進一步醫療照護。
嚴明芳表示,過去篩檢服務屬於統一式篩檢服務,為所有人提供每2年接受1次大腸癌篩檢服務;若能藉由黃金指數並結合其他大腸直腸癌風險因數,善用智慧疾病風險層概念,使篩檢策略更為個人化,可提升篩檢服務效率。
▲黃金指數結合個人化篩檢策略,可提升篩檢服務效率。(圖/台大公衛團隊提供)
高風險族群 潛血檢查易產生偽陰性
目前國健署所提供篩檢模式為統一式篩檢,即不論是誰都接受一樣的篩檢條件,但此方式對於高風險族群易產生偽陰性,低風險族群則易發生偽陽性,而且即使檢測結果為陰性,仍有可能逐步發展為大腸腺腫,因此需依每個人不同的罹病風險接受不同篩檢條件,達成個人化篩檢。
台北醫學大學癌症轉譯研究中心陳立昇教授表示,從台灣社區長期追蹤資料中,發現利用糞便潛血免疫法進行大腸癌檢測,其濃度數值大小與罹患大腸腺種風險比呈正相關,並可設定超過100 ng/mL或20 ug/g作為濃度切點值,判別其屬於高風險族群或低風險族群。
依濃度分組 製定不同篩檢計畫提升效益
陳立昇進一步說明,經由350萬名參加糞便潛血免疫法篩檢世代長期追蹤資料,進行更大規模數據分析,發現不同糞便潛血濃度具有不同晚期大腸癌發生率及大腸癌死亡率,兩者皆隨糞便潛血濃度增加而上升並呈現劑量效應,可利用此特性達成個人化精準治療之應用。
濃度高者:
死亡風險隨著濃度增加而增加,因此建議此類個案「縮短篩檢間隔」,每年1次或每半年1次進行篩檢。以糞便潛血濃度來做引導,這是一種可行的方法。針對50至74歲的目標族群,透過個人化的糞便潛血篩檢策略,其效益與2年1次篩檢相當。
一般族群:
可以將濃度範圍設定在20-49之間。按照這個標準,提供每2年1個間隔。
濃度低者:
濃度越低,罹患大腸癌的死亡風險較越低,此族群「不須頻繁篩檢」,可以適度延長間隔,不僅可減少僞陽性結果,也能夠減少篩檢的費用支出以及不必要的大腸鏡檢查。
陳立昇表示,適當評估篩檢試劑的使用或大腸鏡檢的頻率,可確保更高的準確性。上述方法可以減少20%不必要檢查,進一步減少39%糞便潛血試劑使用量,以及降低35%腸鏡檢查量。讓鏡檢醫師可以將更多時間花在病患身上,同時減少篩檢試劑的支出和腸鏡的檢測,來因應未來更多的篩檢世代或嬰兒潮和大量X世代的民衆。未來將使得篩檢更加精確,並有助於智慧健康疾病防治的實現。
健康智慧生活圈線上直播–智慧精準健康疾病防治-登革熱及大腸癌應用
[i] https://www.mohw.gov.tw/cp-16-73184-1.html