根據2024年《台灣糖尿病年鑑》資料顯示,台灣糖尿病人口約245萬人,盛行率達11.2%,其中40歲以下年輕族群發病率5年內增加25%。多數人直覺認為飲食是影響血糖的主因,卻可能成為疾病管理的盲點!耕莘醫院新陳代謝內分泌科馬文雅主任指出,臨床上常有患者困惑「怎麼沒吃東西血糖也升高」,其實背後就與情緒起伏影響壓力荷爾蒙、引發血糖波動有關。糖尿病管理也要兼顧情緒健康,第一步就是放下「對疾病的恐懼」。
還沒吃血糖先飆 情緒也是影響因素
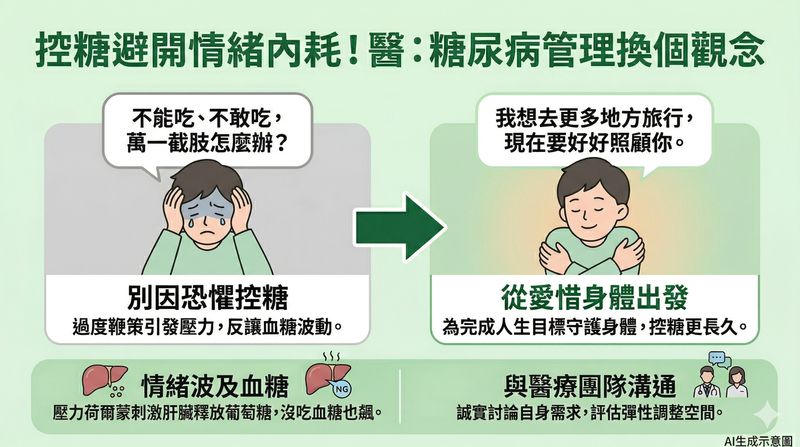
馬文雅主任說明,人體的血糖來源除了飲食,還包括由肝臟調節的葡萄糖。從演化角度來看,在壓力狀態下,壓力荷爾蒙會刺激肝臟釋放更多葡萄糖,為應對危機提供能量;但這一機制放在現代,就會出現患者還未進食,只因為情緒低落或睡眠不足等,血糖卻出現上升的情況。
「情緒低落時,想要進食放鬆是正常生理反應,但對糖尿病患者卻是一場拉鋸戰。」一方面想用食物安撫情緒,另一方面擔心影響血糖控制,放縱吃喝後又容易後悔與焦慮。長期下來,糖友容易陷入情緒內耗,有些人更對頻繁的回診、用藥、自我照護等感到厭倦與挫折,再加上生活中本就有的壓力堆疊,最終可能形成血糖控制不佳的惡性循環。
「應緊張的不緊張、無需緊張的太焦慮」 患者也呈兩極化
現代人人手一機,衛教資訊越來越隨手可得,臨床觀察患者反應卻呈兩極分化。馬文雅主任指出,醫療端經常強調血糖控制,以及提醒糖尿病惡化的可能結果,本意是希望血糖進步空間較大的患者多注意。結果看似繁瑣的疾病管理和對未來的恐懼,使得部分患者選擇逃避,也有人缺乏自覺、忽視病情,最後均加速疾病進程。
「就像老師在台前提醒要注意學業,結果翹課的還在外面玩,坐在第一排的學生卻嚇得不行,以為自己要被當。」同樣一套衛教資訊,聽在本就自律、健康意識高的族群耳裡,反倒釀成過度焦慮。加上AI逐漸普及,部分民眾遇到身體變化習慣先問AI,卻因AI的回應放大了對風險的想像。其中「糖尿病前期」在醫學定義上為血糖數值接近診斷標準,但尚未確診的高風險群,常被誤解為與早期癌症概念相似,有人因此嚴格鞭策自己控糖,還沒罹病卻已過上患者般的生活,結果在長期壓力影響下,進入糖尿病的風險可能增加。「我個人臨床觀察發現,近幾年類似情況有增加趨勢。」
以恐懼驅動改變難持久 翻轉疾病觀念從「愛」出發
要改善糖尿病管理,第一步要先將糖尿病去污名化。馬文雅主任說明,罹患糖尿病,代表的是代謝效率因老化等原因變得效率不如過去,不是天塌了,也不是這輩子完了,透過生活調整與治療的及早介入,病情仍有改善或延緩的空間。
她指出,若把自己對洗腎、失明或截肢等的「恐懼」當作動力,勉強改變往往難以長久維持。臨床上會引導患者思考「心臟停止跳動前,想要完成什麼事」,以「珍惜身體」的角度出發,透過調整飲食、規律運動、充足休息、積極治療等,目標為讓身體各器官陪自己更久,保有行動力與生活品質。「如果想要到處走跳,現在可能需要犧牲一些享樂來做交換,也許有些不方便,但可能可以避免未來的大麻煩。」
有需求應與醫師討論 保持情緒穩定就是在控糖!
馬文雅主任舉例,有患者容易緊張,空腹血糖長期偏高,經調整心態、不再全天緊盯血糖數值後,病況逐漸穩定。若擔心情緒變化對血糖的影響,她建議可透過血糖監測,了解是哪些情緒、什麼情況下造成血糖波動,同時要理解短期波動不代表長期失控,切勿過度焦慮,必要時可回診尋求醫療團隊協助。
現代治療也正朝向「以病人為中心」,例如患者偶爾想攝取甜食,應向醫師提出,評估是否可以透過調整藥物或增加運動量取得平衡;若對長期用藥有疑慮,也應與醫療團隊討論,重點是「治療不中斷」。她形容,醫師是「翻譯身體語言的人」,協助患者理解身體發出的訊號,並決定自己接下來的對策。改變看待疾病的方式,糖尿病也可以是生活的其中一部分。「光是保持穩定情緒、舒緩壓力、減少壓力荷爾蒙,本身就是血糖管理的重要一環。」