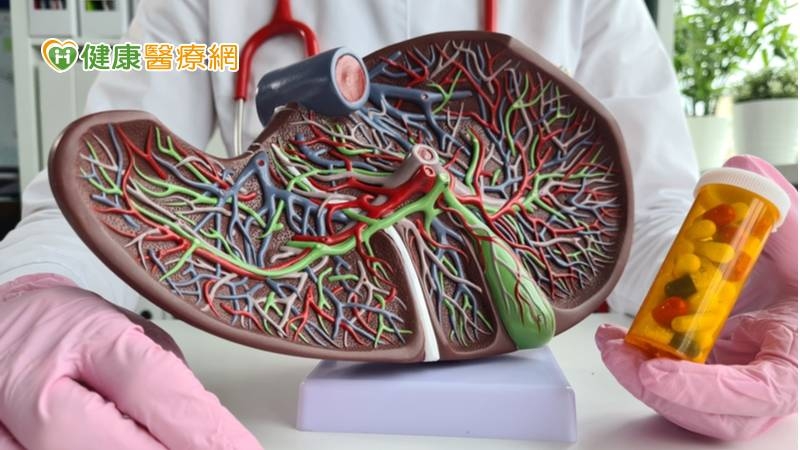
46歲何先生,肝臟移植後恢復良好,沒想到近日確診新冠肺炎,服用抗病毒藥物後竟出現嚴重頭痛等症狀。醫師提醒病友,器官移植病人服用的抗排斥藥物與新冠肺炎抗病毒藥物交互作用,可能危及性命,移植病人染疫務必主動醫師,調整藥物劑量並密切追蹤血液濃度與臨床狀況。
抗病毒藥Paxlovid 務必留意藥物交互作用
臺中慈濟醫院器官移植中心主任鄭紹彬表示,依中央流行疫情指揮中心規定,快篩陽性的感染者可使用視訊門診,經醫師診斷確診後通報,並評估符合抗病毒藥物使用規定,開立COVID-19口服抗病毒藥物Paxlovid。衛福部也提醒口服抗病毒藥物Paxlovid與多種藥物存在交互作用,除了禁忌使用的10大類藥物,也有需密切追蹤藥物濃度的35類用藥。
免疫抑制劑超飄10倍 肝移植患者險危及生命
患者9月底快篩確診新冠肺炎,原以為告知診所醫師,自己是規則服用免疫抑制劑(抗排斥藥)病人即可,因此未與移植團隊聯繫。服用診所醫師開立五天口服抗病毒藥物Paxlovid後,竟出現持續頭痛、輾轉難眠、食慾不振等症狀。強忍病痛直到居家隔離期滿,前往肝臟移植門診就醫,評估檢查發現他的免疫抑制劑藥物濃度,竟超過正常值上限的10倍,所幸萬幸儘速就醫而沒有造成生命危險。
鄭紹彬主任提醒,由於常用免疫抑制劑與口服抗病毒藥物Paxlovid在人體的代謝酵素相同,同時服用會導致免疫抑制劑藥物代謝減少,增加免疫抑制劑的血漿濃度。藥物濃度超標可能引起腎臟功能受損、血壓上升、失眠、頭痛、手抖及感覺異常等神經學症狀,甚至可能因為過度的免疫抑制而引發次發性感染,嚴重的藥物副作用可能致命,不容輕忽!
口服抗病毒藥物療程 建議暫停免疫抑制劑
鄭紹彬主任進一步說明,為保障器官移植術後病人用藥安全,在口服抗病毒藥物5日療程期間,建議暫時停用免疫抑制劑,第7日解隔後,檢測血漿藥物濃度,再評估何時恢復用藥與使用劑量。器官移植術後病人染疫務必主動與原移植團隊醫師聯繫,諮詢抗病毒藥物療程期間,抗排斥藥物相關的調整與追蹤濃度與臨床狀況,才能安心、安全地恢復健康。