2010年國家生技醫療品質獎—醫療院所類銀獎
當肝臟無法正常運作,就需要進行「肝臟移植(簡稱換肝)」,常見需要換肝的疾病,包括猛爆性肝炎引起的急性肝衰竭、肝硬化、B型、C型肝炎,或是肝癌等。但並非人人都適合肝臟移植,若肝臟嚴重受損,或身體有其他疾病無法負荷手術,就不建議換肝。中華民國放射線醫學會常務理事、高雄長庚醫院放射診斷部鄭汝汾教授表示,移植肝臟有很多需要考量的地方,而放射科醫師的角色像是「領航員」,全方位精準評估捐肝者、受肝者的肝臟狀況,並在手術前中後進行精密治療與追蹤,有效提高整體存活率。鄭汝汾教授帶領之醫療團隊榮獲2010年國家生技醫療品質獎—醫療院所類 銀獎。
透過局部經肝動脈栓塞治療 降低腫瘤期別使患者順利換肝
不是每個人都適合進行換肝手術,歐信佑醫師表示,通常放射診斷科醫師與外科醫師互相合作,確認病人的腦部及心肺功能是否可以接受重大的手術,也會利用超音波確認肝臟是否有肝癌、脾臟腫大、血管(肝動脈、肝靜脈、下腔靜脈及門靜脈等等)是否通順,並透過電腦斷層及磁振造影檢查肝臟血管是否暢通,膽道是否正常或有感染。歐信佑醫師強調,若肝臟長了腫瘤也需定義「癌症期別」,若病人已到了晚期轉移到淋巴或是其他器官,就不適合進行肝臟移植。
不過,肝腫瘤是有機會「降低期別」的,讓患者可以順利進行換肝手術,余俊彥醫師表示,肝腫瘤有其移植的標準,台灣使用UCSF(University of California, San Francisco,美國舊金山加州大學)準則,若病人的腫瘤大小、數目超過此標準,放射科醫師可以「局部區域治療」進行腫瘤控制。根據多年經驗發現局部區域治療可達80%的降期效果,讓病人從不適合進行肝臟移植,降期為「可接受肝臟移植」,進而改善病人的存活率。
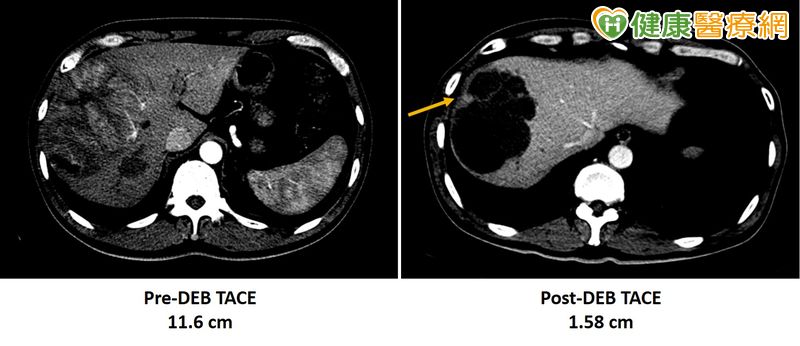
▲腫瘤降期後大部份腫瘤壞死,腫瘤大小從 11.6cm 降至 1.58cm (如箭頭所示),其餘部份腫瘤已壞死
除了受肝者,捐肝者是否適合活體肝臟移植也必須仰賴放射科醫師評估,曾亮節醫師表示,肝臟移植可分為「大愛器官捐贈」以及「活體器官移植」,而放射科醫師在活體器官移植扮演重要角色,必須透過電腦斷層及磁振造影,確認「捐肝者」肝臟的容積大小、脂肪肝的程度,以及肝動脈、門靜脈、肝靜脈、肝臟內外膽道的解剖位置。這些評估非常重要,將決定捐肝者可捐贈多少肝臟,是否能夠安全地接受移植捐肝手術,也是我們的責任。
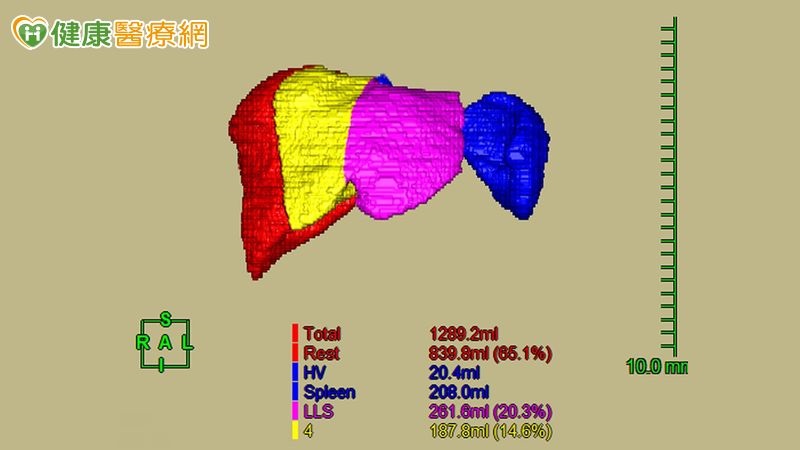
▲捐肝者左右肝體積量測
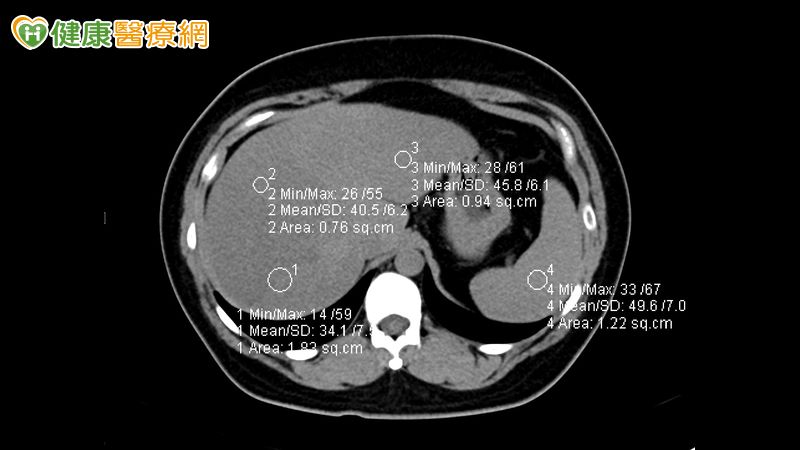
▲捐肝者的脂肪肝測量
放射科醫師如同領航員 術前術後一把罩
換肝手術能否成功的一大關鍵,歐信佑醫師表示,在術前放射科醫師必須一再驗證血管、膽道的解剖位置,確保捐肝者在術中的安全減少不必要之出血。當受肝者完成血管及膽道顯微手術重建後,我們透過精準術中超音波確保血管保持暢通,否則便會產生併發症。
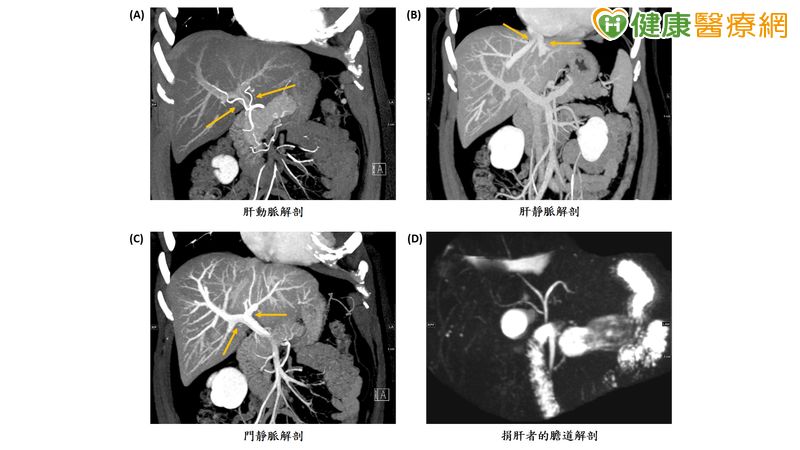
▲肝臟血管解剖圖:(A) 肝動脈解剖;(B) 肝靜脈解剖;(C) 門靜脈解剖;(D) 捐肝者 的膽道解剖
鄭汝汾教授舉例,根據多年經驗,當門靜脈血管不暢通、流量不足時,需在術中馬上放置血管支架以利暢通血流,目前高雄長庚醫院已經有超過50例術中置放門靜脈支架案例,成功率約100%,也是全球第一個在小於1歲孩童身上成功放置支架的團隊,該成果已發表於國際醫療期刊,且術後的血管流暢率都大於90%。至於肝臟移植手術後,患者從加護病房、普通病房及出院後需進行長期超音波追蹤檢查,尤其血管流暢率必須仰賴超音波定期追蹤,許獻文醫師表示,「放射科醫師每天在加護病房進行超音波檢查全年無休,可說是最重要的術後監測功臣。」可協助外科醫師監控病人移植肝臟的血流狀況,提早發現異常、及早治療以改善預後和存活率。
鄭汝汾教授表示,放射科醫師也參與術後併發症的治療,包括堆積液汁及導管放置引流、肝動脈血管溶栓術、血管擴張手術及支架置放,以及治療門靜脈、肝靜脈及膽道狹窄或阻塞。鄭汝汾教授表示,30多年來,高雄長庚的肝臟移植團隊已完成超過2000多例肝臟移植,5年存活率大於90%,為目前世界最佳紀錄。