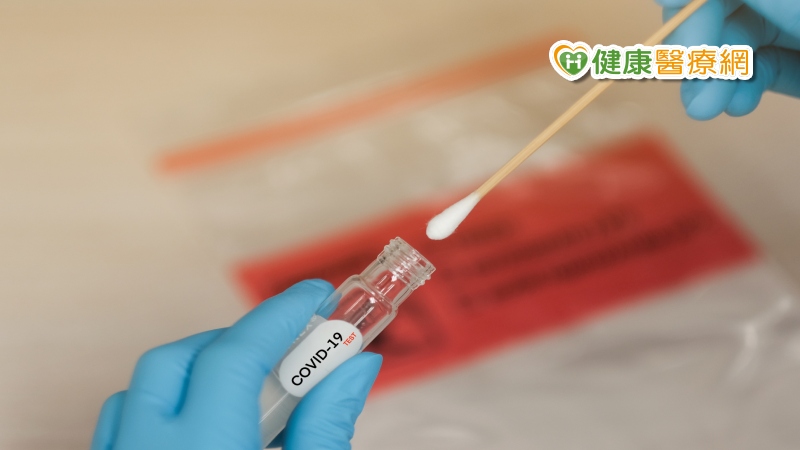
新冠肺炎延燒,台灣此刻需要普篩嗎?台大醫院急診醫學部副教授李建璋指出,普篩是指全國民眾都篩檢,全球僅全國30萬人口的冰島辦的到,以「廣篩」讓大部分需要的人可檢測較可行。醫師強調,若以「陽性覆蓋率」的篩查網來看,台灣為揪出1名陽性個案共篩120人,比韓國50人還多,篩檢覆蓋率是韓國24倍,搖搖領先各國,「台灣早就達到廣篩。」
終結疫情有四大策略 廣篩是短期可行方式
李建璋指出,終結疫情有四大策略,疫苗、抗病毒藥、群體免疫和廣篩隔離。其中,疫苗、藥物都在研發中,群體免疫則需要全台一半人感染,至少會2-5萬人死亡,全然不可行。
李建璋看法悲觀,表示北半球天氣變熱,但南半球半變冷,且高收入國家用好的公衛措施阻絕疫情,但第三世界國沒有足夠資源,新冠肺炎可能流感化,不會全球消失,「必須找到新的方式,讓所有人能重新開機、生活。」
若以台灣的廣泛隔離(廣隔)策略,國外回台無論接觸史,只要懷疑,一律隔離14天,雖然有效,但長期社會隔離對於經濟影響過大,損失可能比疫情本身影響還大,勢必無法長久。他指出,必須有效率辨別、隔離會感染的人,讓其他人正常經濟活動,廣篩是一個可行的方法。
廣篩有偽陰性、偽陽性的問題怎麼辦?
不過,廣篩的偽陰性會讓感染者失去戒心,四處趴趴走擴大傳播,恐成防疫破口。如何避免?李建璋說,檢測病毒正確率有三要素,第一病毒量要夠,第二檢驗要準,第三檢體品質要好。
根據袁國勇教授研究發現,症狀開始時病毒量最高,遠超過核酸檢測靈敏度,因此病毒量、準確度不是問題。至於檢體品質,以痰最佳,唾液、鼻咽、咽喉依序次之,建議採痰和唾液的病毒量最高,可以克服。
新冠肺炎檢驗有三種 美國方式是台灣努力方向
李建璋分析,新冠肺炎檢驗有三種,最主要是「大通量核酸檢驗」,敏感度高,需4-6小時,且須生物安全實驗室、操作人才,僅能特定場所操作,檢驗量有限,適用醫學中心。
至於「床旁一體化核酸檢測」敏感度一樣高,操作技術低,不用特定實驗室,速度只要5-45分鐘,雖代價是昂貴,只存於美國,卻是台灣努力的方向,適合機場、戶外、急診。
最後一種免疫快篩,敏感度較低,需時15 分鐘,不用儀器,價格低廉,但抗體感染第10天才上升,比較適合用來評估群眾感染的流病調查。
台灣目前篩的夠嗎? 醫師籲這樣看
許多媒體的篩檢能量計算,以每百萬人篩幾個人,或總檢驗量評估。不過李建璋認為,應以檢驗覆蓋率來計算,檢驗多少人有一名陽性是陽性率,倒過來就是陽性覆蓋率,即篩出一名陽性必須檢驗的人數,數值越大代表篩網覆蓋越大。
韓國雖進行了50萬個測試,每百萬人有1萬人接受測試,台灣每百萬人只有2000人接受測試,看似檢測量低,但台灣為了揪出1名陽性個案,必須篩120人,遠比韓國只篩50人還多,篩檢覆蓋率是韓國24倍,也搖搖領先其他國家,「台灣早就達到廣篩。」
而美國雖然號稱全球最大篩檢,但只篩10人就有1人陽性,紐約甚至每2人就有1人陽性,代表很多潛在感染人口,都還沒被篩出。
台灣何時必須再擴大篩檢率?醫師強調,當陽性率變高,約每篩50人就有1人陽性時,檢驗量必須有所提升。