在基因體計劃完成,將人類基因圖譜解密之後,我們對於染色體以及基因造成的疾病或是異常狀況掌握有了飛躍式的質量變化。現在已經知道流產原因很大一部分跟染色體異常有關。
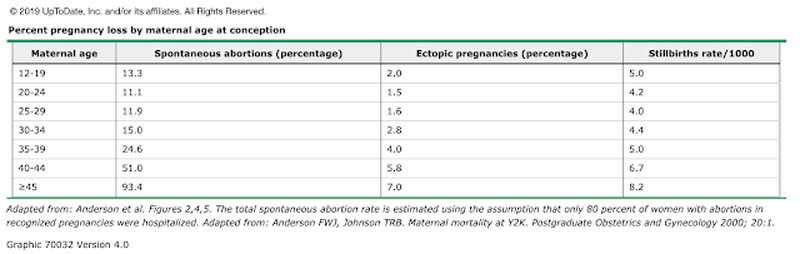
另外,懷孕早期流產的發生率跟年齡息息相關;年齡越大,胚胎染色體異常機率越大,所以流產率也會上升。從下面的統計表格可以發現,超過35歲自然流產機率將近1/4,而40歲以上大約有1/2機率會自然流產!
胚胎著床前基因篩檢在早期被稱為Preimplantation Genetic Screening (PGS),現在比較新而且較精準的名字是 Preimplantation Genetic Testing of Aneuploidy(PGT-A),顧名思義可以知道,這個檢查主要可以知道胚胎的染色體套數是否為整倍體 (euploid)或非整倍體(aneuploidy)。正常狀況下人類的體細胞擁有23對 (46條)染色體,若是在形成精子或卵子,細胞分裂出現錯誤導致某一對染色體沒有正確分開,就會形成非整倍體的胚胎。大部分的非整倍體胚胎無法著床成功,或是在懷孕早期就會流產;而少部分的性染色體異常或是第21,18,13號染色體多一條,則可以發育成胎兒,但是會有多重器官異常且易夭折。最有名的第21對染色體多一條(47,+21)就是唐氏症。
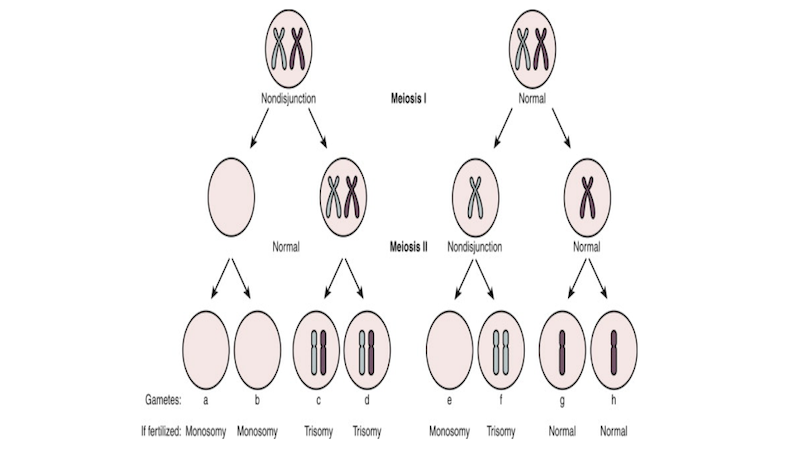
Yen & Jaffe’s Reproductive Endocrinology (Sixth Edition), 2009 Ch31 Cytogenetics in Reproduction
胚胎著床前基因篩檢必須接受試管療程才能進行,也就是所謂的第三代試管嬰兒。其作法是經由體外授精,將胚胎於體外培養至第五天囊胚期,以雷射切片的方式取5-10個滋養外胚層之細胞,進行染色體之分析。利用此技術預先篩選出染色體正常的胚胎再植入母體,可增加胚胎著床機率,提高試管嬰兒懷孕成功率,以及降低因胚胎染色體異常而發生的流產率,減少胚胎植入的數目,以及降低多胞胎的發生機率。目前多以次世代定序(NGS-based PGT-A)之技術分析,檢測結果更為精準、解析度更高。
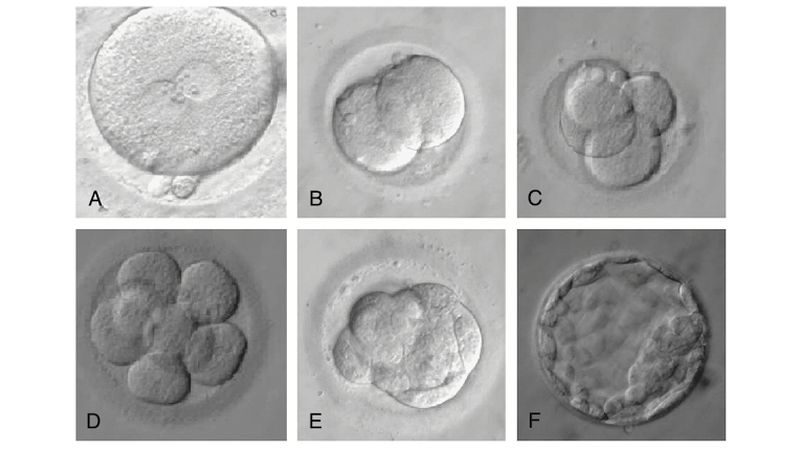
Yen & Jaffe’s Reproductive Endocrinology (Seventh Edition), Pages 781
胚胎發育進程,F即為第5天的囊胚
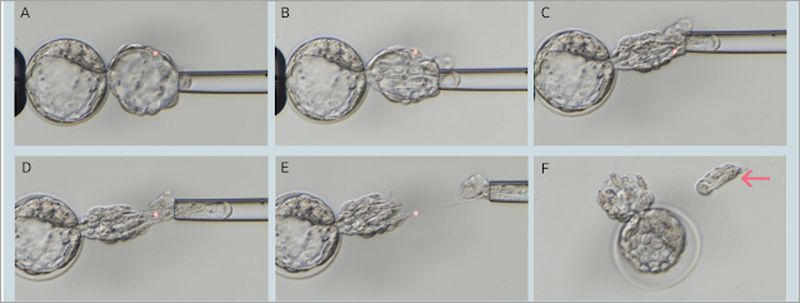
Costa-Borges, Nuno et al. “Trophectoderm biopsy of blastocysts using the Eppendorf TransferMan ® 4 m micromanipulators assisted by a laser system.” (2016). 滋養層切片
PGT-A的缺點(風險)
1.單純做PGT-A無法檢查出單基因疾病,微小片段之基因劑量變化、染色體重組、染色體倒置、平衡性轉位、單一親源染色體、多倍體、單倍體等異常。
2.要做到PGT-A需要將胚胎培養到囊胚(第5天的胚胎),在培養的過程中很可能胚胎無法在體外持續發育下去導致胚胎碎裂,停止生長,因此會耗損一定的胚胎數目。但是這些胚胎在母體內不見得不能存活,如此可能會降低懷孕的機率。
3.送檢的胚胎若是異常,一般不會冒險植入母體,有時候會導致沒有正常胚胎可供植入。但是檢查的正確率並非100%,有可能檢查結果是異常的胚胎其實是正常或是在體內可以自我修復,但是卻被丟棄。
4.檢查結果為正常的胚胎植入母體之後也無法保證一定能夠順利著床或繼續發育為活產的寶寶。目前平均做PGT-A的臨床懷孕率約在70%上下。除了還有可能其他非胚胎因素導致著床失敗之外,對於胚胎切片是否會對胚胎造成傷害目前仍無定論。
5.PGT-A只取5-10個細胞進行DNA放大,複製,分析;有些學者認為要用這幾個細胞來代表整個胚胎的染色體狀況其正確性是存疑的。另外在放大訊號的過程有時候會失敗,因此有可能沒有訊號需要進行二次切片甚至沒有結果。
什麼人建議接受 PGT-A?
對於是否大規模的全面建議試管療程病人接受PGT-A,以目前的文獻資料來看大部分仍持保留態度。針對特定族群接受PGT-A比較有好處的如下:
高齡 (>35歲) 女性
反覆流產超過 3 次以上
多次試管嬰兒療程失敗,原因不明者
家族性、已知染色體異常或染色體轉位者
嚴重精蟲異常的男性不孕患者
總而言之,目前對於PGT-A的適用性還有很大的討論跟辯論的空間。這個檢查不是萬靈丹,到底該不該做,什麼時候要做,切片技術以及染色體分析方式等等都是要考慮的重點,醫師的角色主要在權衡利弊得失,針對每一位患者的狀況,研擬出最適合的治療方案。
文章出處:台灣醫級邦